Una vez reafirmamos la importancia y peligrosidad de la infección por Helicobacter y a quien se debe tratar para erradicar la infección: conviene considerar los exámenes que están indicados el diagnóstico y a quien se deben practicar.
Esta actualización se basa principalmente en una excelente revisión publicada por Selgrad y colaboradores en la revista médica “Current Opinion in Gastroenterology” de noviembre de 2009 y en la Reunión mundial sobre el Helicobacter denominada Maastricht III.
EXÁMENES INVASIVOS
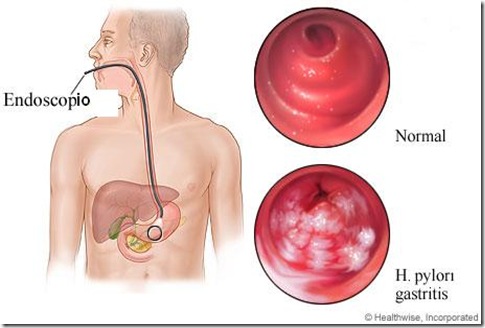
- El examen por excelencia es el que se realiza en el material de biopsia tomado durante una endoscopia de estómago y duodeno. En esas pequeñas muestras se busca observar directamente la bacteria al microscopio o detectar su capacidad de descomponer la urea en amoníaco y bióxido de carbono (Test rápido de Ureasa). En casos especiales se puede hacer un cultivo y obtener información adicional sobre los antibióticos a los que la bacteria es sensible.

En esta biopsia gástrica se detectan los Helicobacter por una tinción de Inmunohistoquímica, o sea colorantes unidos con anticuerpos para la bacteria.
- Se está probando una técnica de examen microscópico a través de la endoscopia con lo cual se podría suprimir la necesidad de los demás estudios para hacer el diagnóstico de la infección.
EXÁMENES NO INVASIVOS
- El Test de Aliento para ureasa. El Helicobacter descompone la urea del moco que protege el interior del estómago, provocando la liberación de Bióxido de Carbono. Esta prueba consiste en dar al paciente urea marcada en forma especial que permite detectar el bióxido de carbono que sale por el aliento al liberarse por esa reacción por la presencia de la bacteria.
Este video (en inglés) muestra el procedimiento de un test en aliento, interesante.
- Prueba en heces buscando un Antígeno (pequeña parte del microbio con la que reaccionan los anticuerpos) de Helicobacter. No es un examen general de heces.
- Pruebas serológicas. Detectan anticuerpos presentes en sangre que han sido producidos por la presencia de la infección en el organismo. En nuestros países es especialmente útil porque es más confiable en áreas de alta prevalencia de la infección y cuando se está usando o se ha usado recientemente antibióticos o IPP (Inhibidores de la bomba de protones) tales como Omeprazol y similares. Condiciones en las cuales el test en aliento puede resultar falsamente negativo.
Los exámenes invasivos por supuesto se realizan en aquellos pacientes que necesitan una endoscopia esofago-gastro-duodenal, tales como los que presentan lo siguiente:
- Vómitos de sangre
- Sangre digerida en las heces (melenas), que da un aspecto negro y brillante a las heces y mayor fetidez que la habitual.

Melena. Sangre digerida en heces
- Examen de sangre oculta en heces positivo
- Sensación de llenarse con muy poco alimento
- Persistente Dolor en “la boca del estómago” (epigastrio) o dolor de pecho.
- Pérdida de peso inexplicable
- Vómitos persistentes.
- Pirosis (Sensación de quemadura en el esófago) más de 2 veces por semana.
- Dificultad para tragar
- Evaluación de curación de úlcera péptica
- Presencia de anomalías que aumentan el riesgo de cáncer en endoscopias anteriores tales como: esófago de Barret, gastritis atrófica, metaplasia intestinal o anemia perniciosa.
Aspecto al examen endoscópico de la infección por Helicobacter.
Los exámenes no invasivos: Test en aliento, en heces o en sangre; son útiles no asociados con endoscopia, en los siguientes casos:
- Pacientes menores de 55 años con dispepsia (llenazón y eructos después de comer junto con dolor ocasional) sin signos de alarma, a quienes nunca se les ha hecho exámenes para Helicobacter, hecho con la intención de tratar la infección.
- Pacientes que van a empezar tratamiento a largo plazo con antiinflamatorios tales como diclofenac, aspirina u otros.
- Pacientes con parientes de primer grado con cáncer gástrico (hermanos, padres)
- Anemia por deficiencia de hierro o Púrpura trombocitopénica sin explicación aparente.
- Para comprobar erradicación del Helicobacter p. después del tratamiento (4 a 6 semanas después de finalizado el tratamiento), de preferencia suspendiendo antes el uso de PPI.
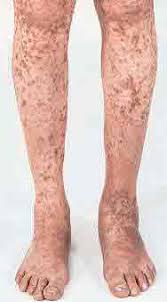
ASPECTO DE LA PURPURA TROMBOCITOPÉNICA
En la siguiente entrada exploraremos la actualización referente a los tratamientos, gracias por su atención y por los comentarios




 infección por heelicobacter. La Dispepsia es un conjunto de síntomas digestivos que generalmente localizamos en la parte superior del abdomen, y que incluyen todos o algunos de estos síntomas:
infección por heelicobacter. La Dispepsia es un conjunto de síntomas digestivos que generalmente localizamos en la parte superior del abdomen, y que incluyen todos o algunos de estos síntomas: